Κωνσταντίνος Χ. Παπαδόπουλος,
Επιμελητής Α΄ Καρδιολογίας, Νοσοκομείο ΄΄Κοργαλένειο – Μπενάκειο΄΄ Ε.Ε.Σ.
Ο όρος ΄΄μακροχρόνια φροντίδα΄΄ αναφέρεται σε ένα σύνολο υπηρεσιών που παρέχονται σε άτομα με χρόνιες παθήσεις / αναπηρίες και μειωμένο βαθμό αυτοεξυπηρέτησης, οι οποίες τους επικουρούν στην επιτέλεση των βασικών, καθημερινών αναγκών και δραστηριοτήτων τους.1 Οι υπηρεσίες αυτές εκτός από την φροντίδα των βασικών καθημερινών αναγκών μπορεί να αφορούν βασική ιατρική και νοσηλευτική φροντίδα όπως χορήγηση φαρμάκων, περιποίηση τραυμάτων / κατακλίσεων, αποκατάσταση μετά από νοσηλεία, παρακολούθηση της πορείας της υγείας και πρόληψη υποτροπών, παρηγορητική φροντίδα και ψυχολογική υποστήριξη.
Οι λήπτες της μακροχρόνιας φροντίδας είναι συνήθως άτομα με αδυναμία πλήρους αυτοεξυπηρέτησης σε συνδυασμό με σημαντικά κινητικά προβλήματα όπως οι ηλικιωμένοι (ιδιαίτερα οι υπερήλικες άνω των 75 ετών) και τα άτομα με χρόνιες σωματικές και ψυχολογικές / ψυχιατρικές παθήσεις. Σε αυτές συγκαταλέγονται νευρολογικές παθήσεις όπως η άνοια και το σοβαρό αγγειακό εγκεφαλικό επεισόδιο, σοβαρές ορθοπαιδικές παθήσεις, χρόνια αναπνευστικά και καρδιολογικά προβλήματα όπως σε περιπτώσεις καρδιακής ανεπάρκειας προχωρημένου σταδίου και ο καρκίνος. Στην περίπτωση των χρόνιων ψυχιατρικών παθήσεων υπάρχουν επίσης περίοδοι αδυναμίας αυτοεξυπηρέτησης του ασθενή που επιβάλλουν τη χρόνια βοήθεια και παρακολούθησή του.
Η ζήτηση των υπηρεσιών μακροχρόνιας φροντίδας βαίνει συνεχώς αυξανόμενη και αναμένεται περαιτέρω αύξησή της τα επόμενα χρόνια με βασική αιτία να αποτελεί η γήρανση του πληθυσμού, με την αύξηση του προσδόκιμου επιβίωσης. Επιπλέον, υπάρχει όλο και μεγαλύτερη δυνατότητα αντιμετώπισης και παράτασης της ζωής των ασθενών σε σοβαρές χρόνιες παθήσεις αλλά και αύξηση του ποσοστού των ασθενών με πολλές συννοσηρότητες που επιβαρύνουν την κλινική τους κατάσταση και καθιστούν αναγκαία την υποστήριξή τους. Πράγματι, το ποσοστό των ατόμων ηλικίας ≥ 65 ετών μεταξύ των χωρών που ανήκουν στην οργάνωση για οικονομική συνεργασία και ανάπτυξη (ΟΟΣΑ – Organisation for Economic Co-operation and Development / OECD) αναμένεται να αυξηθεί από 17.4% το 2017 σε 27.1% το 2050 ενώ στην Ελλάδα τα αντίστοιχα ποσοστά είναι ακόμα μεγαλύτερα, 21.7 και 36%.16 Σε ότι αφορά δε τις ηλικίες ≥ 80 ετών για την Ελλάδα το ποσοστό από 6.8 προβλέπεται να ανέβει στο 14% το 2050. (Γράφημα 1). Από τους ηλικιωμένους, άνω των 65 ετών, σοβαρούς περιορισμούς στις καθημερινές δραστηριότητες παρουσιάζει το 17% περίπου στις OECD χώρες ενώ στην Ελλάδα το ποσοστό αυτό προσεγγίζει το 26%. (Γράφημα 2) Η μακροχρόνια δε φροντίδα παρέχεται κυρίως σε ασθενείς > 80 ετών στις OECD χώρες με το ποσοστό να φτάνει στο 51% το 2017. Το 21% των ασθενών που χρειάστηκαν μακροχρόνια φροντίδα ήταν <65 ετών και το 27% μεταξύ 65-79 ετών. 2
Η μακροχρόνια φροντίδα διακρίνεται, ανάλογα με τους παρόχους της, σε τυπική / επίσημη και άτυπη / ανεπίσημη. Στην πρώτη, η βοήθεια παρέχεται από εξειδικευμένο προσωπικό (formal caregivers) που αποτελείται συνήθως από επαγγελματίες υγείας, κυρίως νοσηλευτές ή προσωπικούς φροντιστές. Οι φροντιστές μπορεί να είναι πλήρους ή συνηθέστερα μερικής απασχόλησης και πληρώνονται από τον δημόσιο ή τον ιδιωτικό τομέα μέσω εταιρειών ιδιωτικής φροντίδας, πρακτορείων ή μη κερδοσκοπικών οργανώσεων. Διενεργείται εκτός νοσοκομείου, είτε κατ΄ οίκον ή εντός ενός δημόσιου ή ιδιωτικού φορέα με ειδικές εγκαταστάσεις, προσαρμοσμένες στις ειδικές λειτουργικές απαιτήσεις των ασθενών αυτών, όπως σε ειδικές κλινικές ή ιδρύματα αποκατάστασης, κέντρα χρόνιων παθήσεων, οίκους ευγηρίας κτλ. Τα ιδρύματα μακροχρόνιας φροντίδας αποτελούν συνήθως ταυτόχρονα τόπο κατοικίας και φροντίδας για τους ασθενείς.3 Το κόστος της μακροχρόνιας φροντίδας μπορεί να καλύπτεται, από τον κρατικό προϋπολογισμό, από φορείς κοινωνικής ασφάλισης, από τον ιδιωτικό τομέα μέσω σύναψης ιδιωτικών ασφαλιστικών συμβολαίων από μη κερδοσκοπικές εταιρείες ή ιδιωτικά από τους παραλήπτες.
Η άτυπη μακροχρόνια φροντίδα παρέχεται κυρίως από μη εξειδικευμένο προσωπικό (informal caregivers) εντός του οικογενειακού ή του στενότερου συγγενικού και φιλικού περιβάλλοντος του ασθενή.4 Οι παρέχοντες την άτυπη φροντίδα είναι στο μεγαλύτερο ποσοστό γυναίκες, ηλικίας μεγαλύτερης των 50 ετών που μένουν συνήθως στο ίδιο σπίτι ή κοντά με τον ασθενή. Οι φροντιστές ηλικίας 50-65 ετών φαίνεται ότι αναλαμβάνουν κάποιον από τους γονείς τους ενώ οι άνω των 65 ετών παρέχουν φροντίδα συνήθως στους συντρόφους / συζύγους, η οποία φαίνεται να είναι πιο έντονη και σε καθημερινή βάση συγκριτικά με την πρώτη περίπτωση.
Η άτυπη μακροχρόνια φροντίδα παρατηρείται πιο συχνά σε χώρες με λιγότερο οργανωμένο και αναπτυγμένο δίκτυο τυπικής φροντίδας και στις περισσότερες περιπτώσεις γίνεται αμισθί. Παρόλα αυτά υπάρχουν χώρες που στηρίζουν την άτυπη φροντίδα, είτε μέσω ελαστικών προγραμμάτων εργασίας και χορήγησης αδειών μετ΄ αποδοχών για τους φροντιστές, είτε μέσω συμβουλευτικών ή εκπαιδευτικών προγραμμάτων, ή τέλος με βραχυχρόνια ανάληψη της φροντίδας του ασθενή από κρατικούς λειτουργούς για την ανακούφιση και την ανάπαυση των άτυπων φροντιστών.2
Στην Ελλάδα, η θέση της τυπικής μακροχρόνιας φροντίδας είναι υποβαθμισμένη και αποσπασματικά ανεπτυγμένη με τη δημόσια δαπάνη στον τομέα αυτό να βρίσκεται στις τελευταίες θέσεις των χωρών του OECD.2,5 (Γράφημα 3) Δεν έχει κατοχυρωθεί ως καθολικό δικαίωμα του πληθυσμού που θα χρηματοδοτείται από τη γενική φορολογία και δεν υποστηρίζεται επαρκώς από το σύστημα κοινωνικής ασφάλισης. Ουσιαστικά, υπάρχει ένα μικτό σύστημα υπηρεσιών τυπικής φροντίδας παρεχόμενο από δημόσιες και ιδιωτικές δομές και ένα μεγαλύτερο τμήμα άτυπης φροντίδας παρεχόμενο κυρίως από την οικογένεια. Πέρα από τα θέματα ανάπτυξης και οργάνωσης, μια σειρά από προβλήματα που επιτάθηκαν τα τελευταία χρόνια, όπως η οικονομική κρίση, η αυξανόμενη γήρανση σε συνδυασμό με τη μετανάστευση του νεότερου και εργατικά πιο παραγωγικού τμήματός του πληθυσμού στο εξωτερικό, έχουν επιδεινώσει ακόμα περισσότερο την κατάσταση σε ότι αφορά την παροχή μακροχρόνιας φροντίδας.
Η ακριβής κατάσταση στη χώρα και η σύγκριση με τις άλλες Ευρωπαϊκές χώρες ή τις χώρες του OECD είναι δύσκολη καθώς τα στοιχεία ως προς τα ποσοστά των παραληπτών της μακροχρόνιας φροντίδας, το ύψος της άτυπης φροντίδας, τον αριθμό και το είδος των φροντιστών, το ύψος της χρηματοδότησης μέσω του κρατικού προϋπολογισμού και των ασφαλιστικών ταμείων και το ποσοστό της επιβάρυνσης των παραληπτών της μακροχρόνιας φροντίδας μέσω των ιδιωτικών πληρωμών, είναι ελλιπή έως ανύπαρκτα.
Από τα δεδομένα που υπάρχουν, σε ότι αφορά τις παρεχόμενες υπηρεσίες και τις υποδομές, η κατάσταση στην Ελλάδα είναι προβληματική.5 Οι δημόσιες δομές και τα κέντρα αποκατάστασης είναι περιορισμένα, με μικρό αριθμό κλινών και χαμηλό επίπεδο παροχών και δεν επαρκούν για την κάλυψη των ασθενέστερων οικονομικά ομάδων. Σύμφωνα με την ΕΛΣΤΑΤ,6 το 2015 υπήρχαν μόνο 44 μονάδες κοινωνικής φροντίδας στην Ελλάδα που παρείχαν υπηρεσίες σε περίπου 9500 ασθενείς με αρκετά προβλήματα και περιορισμούς στη λειτουργία τους. Χαρακτηριστικό δε είναι ότι μεταξύ των χωρών του OECD η Ελλάδα βρίσκεται στην τελευταία θέση όσον αφορά των αριθμό των κλινών ανά 1000 ασθενείς, ηλικίας 65 ετών και άνω, που χρήζουν μακροχρόνιας φροντίδας (Γράφημα 4). Επιπλέον η στελέχωση των μονάδων αυτών είναι ελλιπής με το προσωπικό να είναι προσωρινό, με συμβάσεις που διαρκούν συνήθως για περιορισμένο χρονικό διάστημα.2
Οι πλειοψηφία των ασθενών χρησιμοποιούν ιδιωτικές κλινικές / ιδρύματα με ένα (συνήθως μικρό) μέρος της χρηματοδότησης να προέρχεται από τα ταμεία κοινωνικής ασφάλισης (ΕΟΠΥΥ) και το υπόλοιπο να δίδεται από τον ίδιο τον ασθενή και την οικογένειά του ή με την κάλυψη να αφορά αποκλειστικά συμβάσεις των παραληπτών της μακροχρόνιας φροντίδας με ιδιωτικές ασφαλιστικές εταιρείες. Σε άλλες, λιγότερο συχνές περιπτώσεις η κάλυψη της μακροχρόνιας φροντίδας γίνεται μέσω μη κυβερνητικών οργανώσεων όπως για παράδειγμα τα εκκλησιαστικά γηροκομεία. Άλλα ειδικά προγράμματα για τη φροντίδα κυρίως των ηλικιωμένων αφορούν τα Κέντρα Ημερήσιας Φροντίδας Ηλικιωμένων και το πρόγραμμα ‘Βοήθεια στο Σπίτι’ που λειτουργούν στο πλαίσιο δημοτικών επιχειρήσεων και χρηματοδοτούνται από κονδύλια της Ευρωπαϊκής Ένωσης.4
Αντίθετα, κυριαρχεί η χρήση των υπηρεσιών της άτυπης φροντίδας που δε συνδυάζεται όμως με την υποστήριξη του κράτους στους άτυπους φροντιστές και στους παραλήπτες της, με αποτέλεσμα την κάλυψή της κυρίως από πληρωμές των ιδιωτών (out-of-pocket). Το ποσοστό των ατόμων ηλικίας άνω των 50 ετών που παρέχουν άτυπη φροντίδα τουλάχιστον σε εβδομαδιαία βάση είναι περίπου 7.5% (από τους οποίους 2% περίπου καθημερινά) σε σύγκριση με 13% που είναι ο μέσος όρος των χωρών του OECD. (Γράφημα 5) Οι φροντιστές μη τυπικής, μακροχρόνιας φροντίδας στην Ελλάδα είναι στο μεγαλύτερο ποσοστό γυναίκες, χωρίς ειδική εκπαίδευση με το ποσοστό τους να ανέρχεται στο 75% περίπου σε σύγκριση με το 61% του OECD (Γράφημα 6) Επιπλέον, μεγάλο ποσοστό των φροντιστών είναι αλλοδαποί που κατοικούν στη χώρα ως νόμιμοι ή παράνομοι μετανάστες.7 Ενδιαφέρον παρουσιάζει και η χρονική διάρκεια της παροχής φροντίδας κατά τη διάρκεια της ημέρας στην οποία η Ελλάδα βρίσκεται σε υψηλότερη θέση όσον αφορά τη μακροχρόνια παροχή φροντίδας από 20-24 ώρες το εικοσιτετράωρο συγκριτικά με το μέσο όρο των χωρών του OECD όπου τα μεγαλύτερα ποσοστά εντοπίζονται στις 0-9 ώρες. (Γράφημα 7 )
Η μακροχρόνια φροντίδα πρέπει να αποτελέσει αντικείμενο σοβαρής ενασχόλησης της κοινωνικής πολιτικής και της πολιτικής υγείας του Ελληνικού κράτους και να ληφθούν αποφάσεις σχετικά με το αν θα αποτελέσει κατοχυρωμένο δικαίωμα όλου του πληθυσμού χρηματοδοτούμενο από την κρατική φορολογία είτε θα παρέχεται στον πληθυσμό μέσω συμπληρωματικής κοινωνικής ασφάλισης. Σε κάθε περίπτωση, είναι απαραίτητη η δημιουργία και εφαρμογή ενός κανονιστικού πλαισίου και κριτηρίων καταλληλόλητας για την παροχή της μακροχρόνιας φροντίδας και ένα καλά οργανωμένο σύστημα εκτίμησης και παρακολούθησης. Ο στόχος πρέπει να είναι η βελτίωση των παροχών με την αύξηση του αριθμού, τη βελτίωση των υποδομών των ιδρυμάτων / κλινικών και την επαρκή επάνδρωσή τους με εξειδικευμένο προσωπικό καθώς και η χρηματοδότηση εξειδικευμένου προσωπικού στην κατ οίκον φροντίδα. Απαραίτητη είναι επίσης η νομική αναγνώριση του επαγγέλματος του φροντιστή που θα βοηθήσει στην επαγγελματική κατοχύρωση και την καλύτερη εκπαίδευση των φροντιστών και η εφαρμογή μέτρων υποστήριξης για τους άτυπους φροντιστές.8
Τέλος, είναι απαραίτητη η συστηματική καταγραφή τόσο των αναγκών μακροχρόνιας φροντίδας με βάση τα δημογραφικά δεδομένα, την επαγγελματική κατάσταση και τα προβλήματα υγείας των ατόμων όσο και των υπηρεσιών τυπικής και άτυπης φροντίδας και των φροντιστών (φύλο, εξειδίκευση) που ασχολούνται με αυτή. Με τον τρόπο αυτό θα επιτευχθεί η καλύτερη κατανόηση των αναγκών και των προβλημάτων, η σύγκριση με τις υπόλοιπες Ευρωπαϊκές χώρες και η περαιτέρω καλύτερη επιλογή λύσεων προς την αντιμετώπιση του προβλήματος.
Συμπέρασμα
Ο τομέας της υγείας, που αποτελεί έναν από τους κυριότερους πυλώνες που στηρίζουν το κράτος πρόνοιας, παρουσιάζει στην Ελλάδα μια σειρά από παθογένειες που επιδεινώνονται μέσα από τα σύγχρονα προβλήματα της γήρανσης του πληθυσμού και της οικονομικής κρίσης. Η μακροχρόνια φροντίδα, ως μέρος του συστήματος υγείας είναι σαφώς υποβαθμισμένη και παρέχει ανεπαρκείς υπηρεσίες στους πολίτες. Η αναζήτηση λύσεων μέσα από την αύξηση της χρηματοδότησης και τη βελτίωση των υποδομών μαζί με ένα πιο ξεκάθαρο πλαίσιο οργάνωσης και λειτουργίας είναι απαραίτητες προϋποθέσεις για την ανάκαμψη της μακροχρόνιας φροντίδας στη χώρα μας.
Βιβλιογραφία
- Long Term Care for Older People, OECD 2005, p. 17
- OECD (2019), Health at a Glance 2019: OECD Indicators, OECD Publishing, Paris, p.217-239
- Eurofound (2017), European Quality of Life Survey 2016: Quality of life, quality of public services, and quality of society, Publications Office of the European Union, Luxembourg.https://www.eurofound.europa.eu/sites/default/files/ef_publication/field_ef_document /ef1733en.pdf
- Πετμετζίδου Μ, Παπαναστασίου Σ, , Πετμετζόγλου Μ, και συν. Υγεία και μακροχρόνια φροντίδα στην Ελλάδα, 2015, Σελ. 58-68
- Ziomas D, Konstantinidou D, Vezyrgianni K, et al. ESPN Thematic Report on Challenges in long-term care, Greece 2018
- ELSTAT (2016), ‘Survey on social care units’, Press Release, available at:http://www.statistics.gr/documents/20181/1d840d22-1bd7-4b4c-8c4d 4f02083e f720
- Petmesidou, M. (2013a), Is the Crisis a Watershed Moment for the Greek Welfare State? The Chances for Modernization amidst an Ambivalent EU Record on Social Europe, in Triandafyllidou, A., Gropas, R. and Kouki, H. (eds), The Greek Crisis and European Modernity, Houndmills, Basingstoke, Hampshire, England: Palgrave Macmillan, pp. 178-207
- Ziomas, D., Sakellis, I., Spyropoulou, N. et al (2016), ESPN Thematic Report on work-life balance measures for persons of working age with dependent relatives – Greece, European Social Policy Network, Brussels, available at: http://ec.europa.eu/social/BlobServlet? docId=15825&langId=en
Γραφήματα
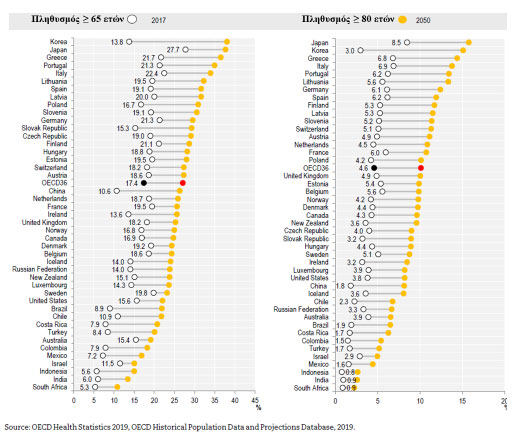
Γράφημα 1: Κατανομή του πληθυσμού ηλικίας άνω των 65 και άνω των 80 ετών το έτος 2017 και πρόβλεψη για το έτος 2050 μεταξύ των χωρών που ανήκουν στην οργάνωση για οικονομική συνεργασία και ανάπτυξη (Organisation for Economic Co-operation and Development – OECD)
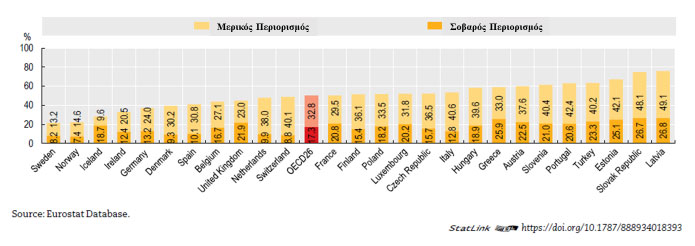
Γράφημα 2. Περιορισμός στη σωματική δραστηριότητα στους ενηλίκους ≥ 65 ετών, στις Ευρωπαϊκές χώρες του OECD, το 2017 (ή σε εγγύς έτος)
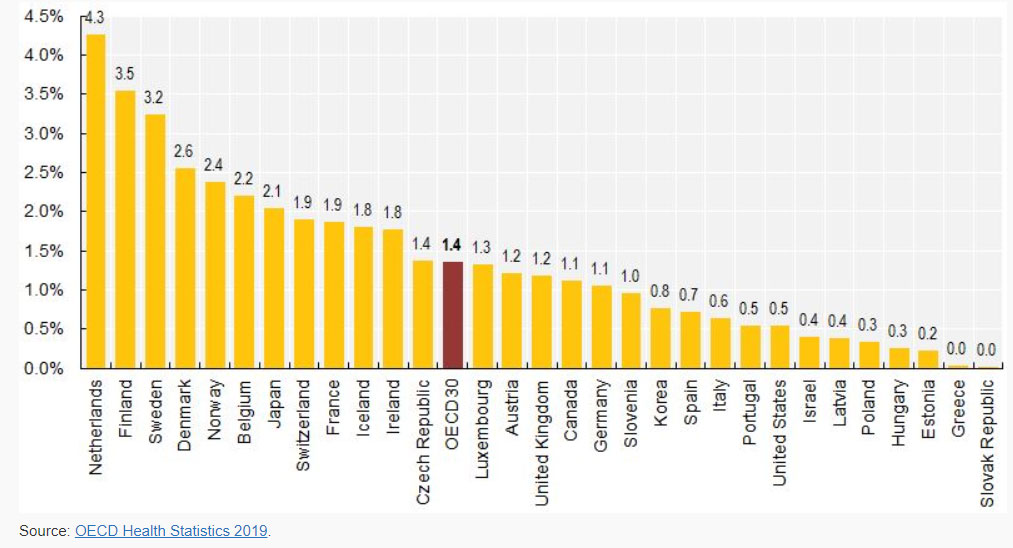
Γράφημα 3: Δημόσια δαπάνη για τη μακροχρόνια φροντίδα μεταξύ των χωρών του OECD, το έτος 2014, εκτιμώμενη ως % του Ακαθάριστου Εθνικού Προϊόντος
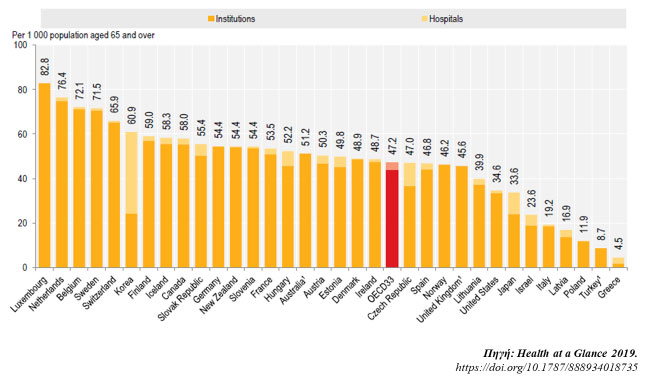
Γράφημα 4: Αριθμός κλινών ανά 1000 ασθενείς ηλικίας 65 ετών και άνω που χρήζουν μακροχρόνιας φροντίδας, το 2017 (ή σε εγγύς έτος)
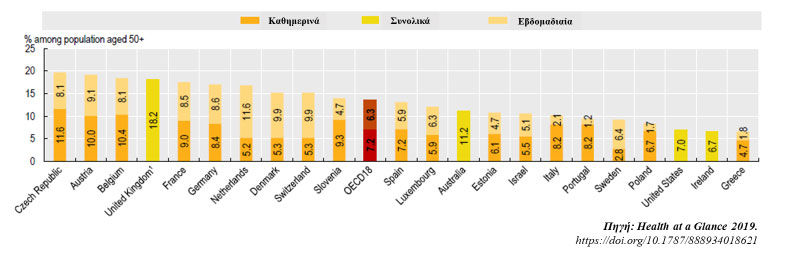
Γράφημα 5. Ποσοστό των άτυπων φροντιστών μεταξύ των χωρών του OECD, στο γενικό πληθυσμό ηλικίας 50 ετών και άνω, το 2017.
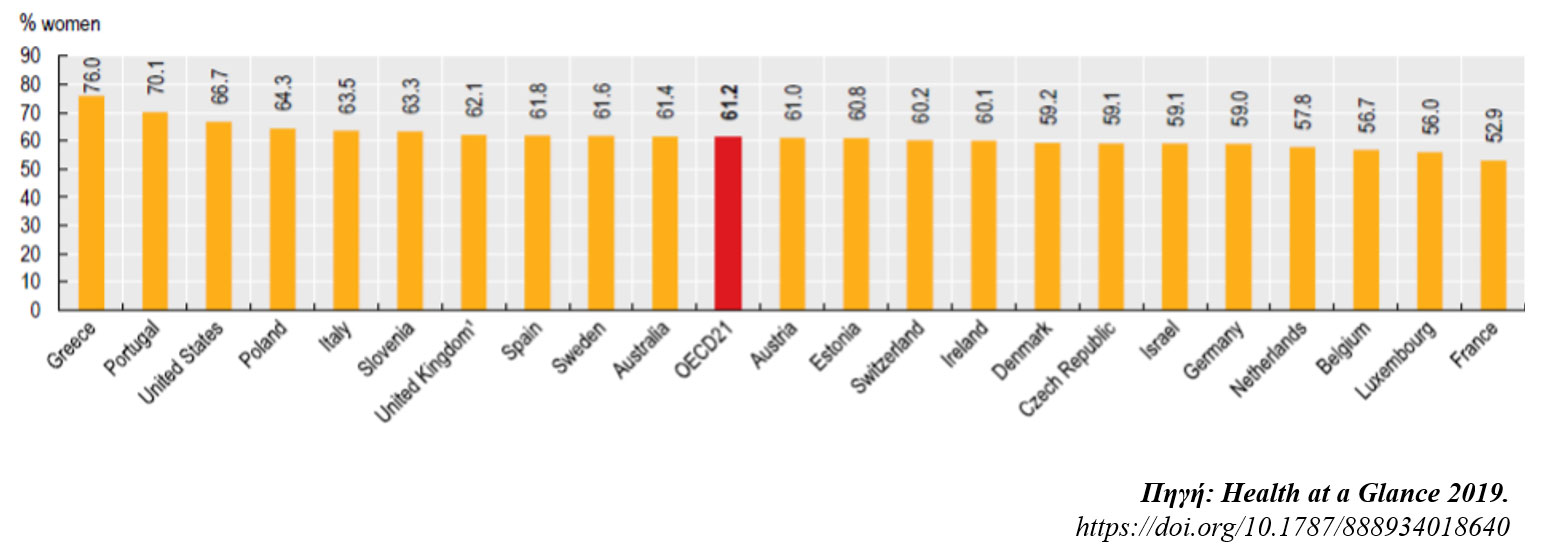
Γράφημα 6. Ποσοστό των γυναικών μεταξύ των φροντιστών μη τυπικής (ανεπίσημης) μακροχρόνιας φροντίδας στις χώρες του OECD, το 2017.
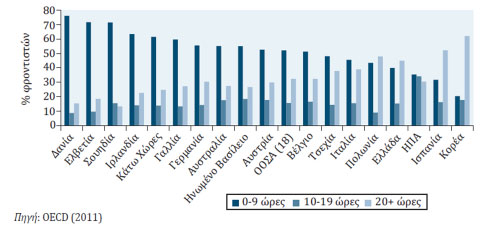
Γράφημα 7. Ώρες παροχής φροντίδας από άτυπους φροντιστές σε επιλεγμένες χώρες του ΟΟΣΑ, το 2007





